Intelligentes Pflaster warnt vor Infektionen
Dieser Artikel ist älter als ein Jahr!
Während die Körpertemperatur morgens knapp 37 Grad beträgt, steigt sie abends auf 39 Grad an. Fieberfreie Intervalle gibt es nicht: Eine typische Viruserkrankung. Der Verlauf von Temperaturveränderungen hilft Mediziner*innen erheblich bei der Diagnose. Für einen akkuraten Befund brauchen sie jedoch mehrere Daten. Ein einzelner Temperaturwert ist weniger relevant als das gesamte Fiebermuster, wie eine Studie der Medizinischen Universität Graz und des von Werner Koele und Peter Gasteiner gegründeten Technologieunternehmens SteadySense unlängst bestätigt hat.
Temperaturverlauf wichtig
„Fiebermuster geben Ärzt*innen Hinweise, ob es sich etwa um eine virale oder bakterielle Infektion handelt, für die es charakteristische Unterschiede gibt. Bei Malaria oder anderen Tropenkrankheiten beispielsweise produziert das Immunsystem kurzzeitige hohe Fieberschübe“, sagt Koele, Biomediziner und Experte für Mikrochips, zur futurezone.
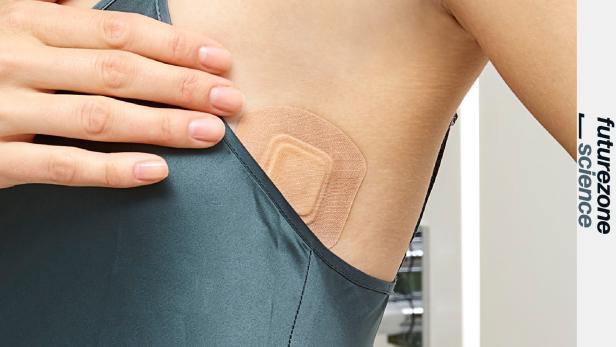
Da die Dokumentation des Verlaufs jedoch eine regelmäßige Akutmessung braucht und Betroffene einen nächtlichen Fieberschub oft nicht mitbekommen, hat das Unternehmen ein intelligentes Pflaster namens SteadyTemp erforscht und entwickelt, das für eine langzeitige Messung der Körpertemperatur zur Anwendung kommt.
Es wird seitlich der Brust unter dem Arm auf die Haut geklebt und kann dort etwa eine Woche bleiben. Gemessen wird die Körpertemperatur alle fünf Minuten. „Damit lassen sich die Werte überwachen und der Arzt erhält genauere Informationen des Verlaufs, die ihn bei seiner Diagnose unterstützen“, sagt Koele.

© SteadySense
Werte zum Handy übertragen
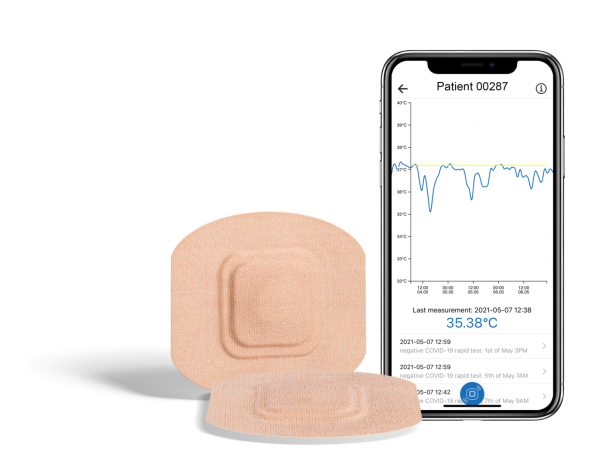
Aktiviert wird das Sensorpflaster per App. Die Werte werden in einer Temperaturkurve über NFC an das Smartphone übertragen. Unnatürliche Abweichungen – etwa wenn das Pflaster beim Duschen nass und dadurch kälter wird – werden mithilfe von Software herausgefiltert. „Auch können Abweichungen entstehen, wenn jemand mit der Hand über dem Kopf schläft. Andersrum beeinflusst ein angelegter Arm ebenfalls die Temperatur. Diese Artefakte können wir durch Algorithmen erkennen und wissen, ob es zu Infektionen oder lokalen Temperaturerhöhungen kommt“, sagt Koele. Da Temperaturveränderungen so früh erkannt werden können, kann die Innovation auch im Falle zukünftiger Pandemien oder neuartiger Tropenkrankheiten zur Anwendung kommen.
Es wurde bereits an Personen getestet, die sich mit dem Coronavirus angesteckt hatten. „Eine der Personen, die das Pflaster getestet hatte und später positiv auf das Coronavirus getestet wurde, hatte kein Fieber. Durch das Pflaster konnten wir aber in der Nacht Temperaturveränderungen sehen und wussten, noch bevor der Coronatest gemacht wurde, dass etwas nicht stimmte“, sagt Koele. Auch bei den anderen Testpersonen wurden Temperaturschwankungen festgestellt. Laut dem Experten funktioniere das Pflaster als Frühzeitindikator und bringe rechtzeitig eine medizinische Untersuchung ins Rollen. Die Werte können exportiert und an Hausärzt*innen weitergeleitet werden.
© SteadySense
Infektionsrisiko im Spital
Welche Daten Anwender*innen freigeben wollen, bestimmen sie selbst. „Diese werden nur lokal am Handy gespeichert und am Server anonymisiert verarbeitet. Außerdem sind die Nutzer*innen in der App mit keinen Konten verknüpft – man kann also auch Pseudonyme verwenden“, versichert Koele. Vorrangig ist das Sensorpflaster für medizinische Einrichtungen und Pflegeheime gedacht. Denn: „In Krankenhäusern gibt es Desinfektionsroutinen, wobei gewisse Superkeime überleben“, erklärt er.
Bei einmaligem Gebrauch des Sensorpflasters in Kliniken werde das Infektionsrisiko hingegen reduziert: „Dadurch, dass ich das Pflaster nicht desinfizieren muss, weil es nur einmalig benutzt wird, können keine solchen Superkeime entstehen. Wird hingegen ein herkömmlicher Thermometer nicht restlos gereinigt, kann das Bakterium übergeben werden“, sagt der Fachmann. Hygiene sei in Krankenhäusern generell ein schwieriges Thema – immer wieder würden Patient*innen an Superkeimen erkranken.
An der Integration des Pflasters in medizinischen Einrichtungen werde gearbeitet. Nicht nur werde das Pflegepersonal damit entlastet, zumal es die Werte der Patient*innen nicht mehr permanent erfassen muss. Auch der Patientenkomfort steige. Ärzt*innen sehen, ob es in der Nacht zu einer Erhöhung der Temperatur kommt oder ob es etwa eine medikamentöse Beeinflussung der Temperatur gibt. „Dadurch lassen sich bessere Diagnosen und Therapieüberwachungen durchführen“, sagt der Biomediziner.

Die SteadySense-Gründer Werner Koele und Peter Gasteiner
© SteadySense
Einsatz in Veterinärmedizin
Langfristiges Ziel ist es, neben der Darstellung der Verlaufskurven auch eine Charakterisierung und Klassifizierung von Fieber verfügbar zu machen. Dafür bedarf es weiterer Forschung. „Die Weiterentwicklung des Pflasters soll Ärzt*innen in der Diagnostik helfen, um schneller Befunde auszustellen“, so Koele.
Im Befund soll konkret festgehalten werden, mit welcher Wahrscheinlichkeit ein Fiebermuster auf eine bestimmte Erkrankung hindeutet. „Dafür brauchen wir aber viele Daten“ sagt der Fachmann. Zusätzlich wolle man das Pflaster außerhalb der Humanmedizin verfügbar machen – etwa für Heim- oder Nutztiere im Krankheitsfall oder etwa bei ihrer Fortpflanzung.
Im Laufe des Jahres soll das Produkt in Drogeriemärkten und Apotheken angeboten werden.
Verband ändert bei Entzündung Farbe
Manche Wunden verlangen viel Geduld und Pflege, damit die Keimbelastung darin nicht zu hoch wird. Geschieht das doch, kann es zu einer Infektion kommen, die in der Folge den Heilungsprozess verlangsamt oder hindert. Ist dieser langfristig gestört, kann eine Wunde chronisch werden. Manchmal werden Wunden auch unterschätzt.
Um deren Überwachung zu erleichtern, hat der Wissenschafter Andreas Zeller von der neuseeländischen Innovationsagentur Callaghan einen smarten Verband entwickelt, welcher Patient*innen sowie das medizinische Personal warnt, wenn sich eine Wunde entzündet.
Von Weiß zu Rot
Dafür sorgen Nanokristalle, die in der elastischen Bandage beinhaltet sind. Diese haben nicht nur antibakterielle Eigenschaften – bei Entzündungsreaktionen ändern sie auch ihre Farbe. Kommt es demnach zu einer Wundinfektion, reagiert das Material auf die Flüssigkeit in der Wunde und wechselt seine Farbe von Weiß zu Rot.
In erster Linie soll die Bandage die Arbeit von Pflegekräften erleichtern, doch auch Patient*innen sollen damit eine Rückversicherung erhalten. Besonders aber können sie in Ruhe zu Hause wieder genesen. Muss die Wunde versorgt werden, weist die Farbe ohnehin darauf hin.



Kommentare